Problemas relacionados aos planos de saúde são recorrentes e crescentes no Brasil, assim como a dificuldade para resolução na esfera administrativa e, também, o descumprimento de decisões judiciais. Para se ter uma ideia, a maior operadora de planos de saúde do Brasil passou por uma investigação a pedido do Ministério Público do Estado de São Paulo (MPE-SP) em decorrência da acusação de descumprir, de forma sistemática, decisões judiciais favoráveis aos beneficiários. Os reclamantes alegaram que, mesmo com as liminares, não conseguiam ter acesso ao tratamento de doenças graves, como câncer.
À época da denúncia, em 2024, a Hapvida comentou que respeita o Poder Judiciário e negou qualquer descumprimento sistemático das decisões judiciais. A companhia também argumentou que “exerce de forma ampla seu direito de defesa” e declarou que os casos concretos apresentados pelo Estadão já estavam em solução.
Confira mais notícias da editoria de Saúde!
O problema é que há um abismo de distância entre a narrativa construída pelos planos de saúde e a realidade sentida na pele pelos segurados que precisam de atendimento e recebem a negativas. Prova disso é a grande quantidade de demandas administrativas que chegam à Agência Nacional de Saúde Suplementar (ANS). São as queixas que na maior parte das vezes não são solucionadas em contato direto com as operadoras e, então, os clientes recorrem à agência reguladora.
A agência divulga os dados relacionados às queixas de consumidores registradas em seus canais de atendimento. No painel de demandas de Notificação de Intermediação Preliminar (NIP) são encontrados números absolutos de demandas de reclamação das operadoras de saúde suplementar e das administradoras de benefícios. Desta forma, é possível ter acesso ao ranking de operadoras com maior número de segurados e, também, com mais demandas.
Este ano, até o mês de setembro, a Bahia possuía 1.760.195 usuários e um total de 2.207 reclamações, uma média de 123,56 reclamações a cada 100 mil beneficiários. Esse dado coloca o estado no segundo lugar do ranking nacional de queixas.
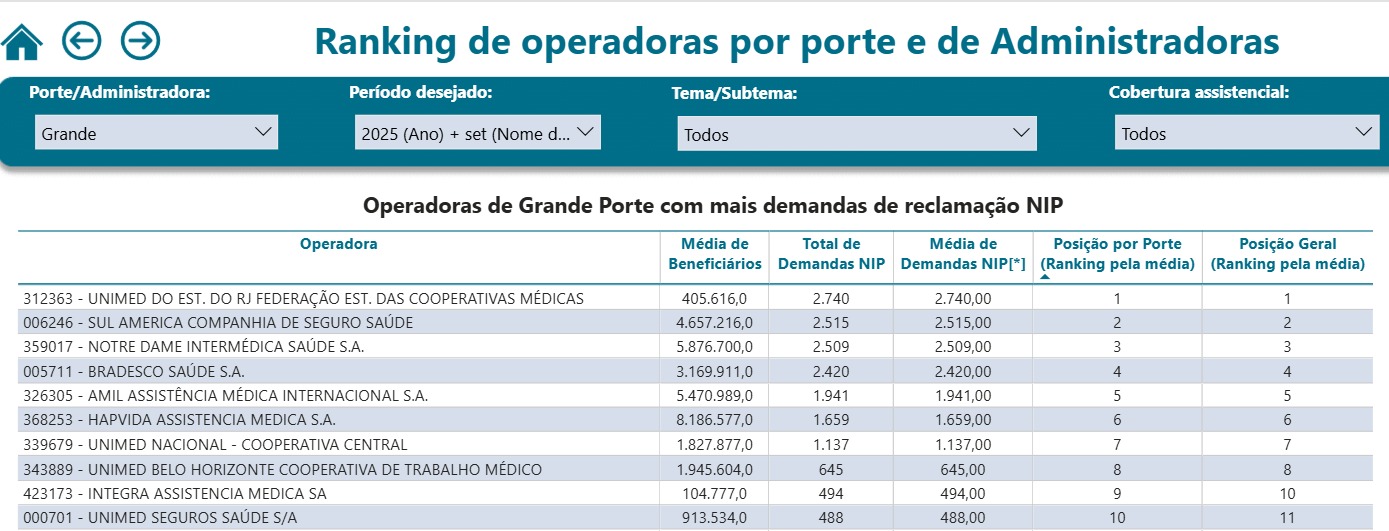
Considerando todo o Brasil, o ranking não apresenta muita novidade em relação aos nomes. No top 10 dos planos com mais demandas na ANS estão grandes conhecidos do público, a exemplo do Unimed, Sul América, Notre Dame, Bradesco, Amil e Hapvida.
Confira abaixo o ranking das 10 operadoras de grande porte com mais demandas de reclamações:
Em conversa com o Noticiário Baiano, o advogado Leonardo Martinez, especialista em Direito da Saúde e Direito Médico, explicou o que representa o ranking da ANS: “O ranking nacional divulgado pela ANS, a Agência Nacional de Saúde, é um reflexo do motivo de uma grande judicialização. Os segurados, os consumidores tentam resolver as demandas administrativamente, eles formulam reclamação na agência reguladora, mas infelizmente a maior parte dessas reclamações não são solucionadas e aí resta ao segurado se socorrer do poder judiciário”.
Como é possível ver na tabela, tem muitas operadoras que representam o mesmo grupo, mas que estão catalogadas de forma separada em decorrência de serem CNPJs diferentes. Quando se observa essa particularidade, pode-se perceber que os mais renomados planos acumulam milhares de reclamações, a exemplo do Bradesco Saúde, Grupo Hapvida NotreDame Intermédica (GNDI), Unimed, Amil e Sulamérica.
“Se você observar o ranking, ele está composto das maiores seguradoras ocupando as primeiras posições e essas grandes operadoras de saúde elas possuem mais de uma de uma razão social, mais de um CNPJ. Então, você verifica por exemplo o Bradesco, a Unimed, a Sulamérica com mais de uma inscrição. Quando se você somar e centralizar isso, o estrago é muito maior, inclusive termina alterando esse ranking”, destacou.
Martinez alertou que é muito mais recorrente do que se imagina as negativas realizadas pelos planos de saúde: “É no nosso dia a dia, em nosso escritório nós que atuamos especificamente em demandas de saúde, nós observamos não só uma grande judicialização contra planos de saúde como também uma resistência muito grande no cumprimento das decisões judiciais”.
O advogado ainda salientou que o que se vê nos últimos anos é uma afronta das empresas ao Poder Judiciário. “Esse problema se agravou nos últimos três ou quatro anos em que as operadoras resolveram desafiar o poder judiciário. Então, hoje nós temos um problema social. Não é só um problema é voltado para o direito do consumidor, mas um problema social na medida em que os planos de saúde resolveram descumprir decisões judiciais, lotando o poder judiciário, porque demandas que se encerrariam em um prazo menor se arrastam com acúmulos de informações e descumprimento de decisões”, afirmou.
Leonardo Martinez concluiu que “esse é um problema que o Poder Judiciário precisa combater com força combater com energia para fazer valer o estado democrático de direito e fazer é cumprir decisões judiciais”.
Também consultado pelo Noticiário Baiano, o advogado Saulo Daniel Lopes, especialista em Direito Processual Civil, reiterou que os clientes que recorrem à ANS ou à Justiça é porque já esgotaram as tentativas de solucionar o problema com a própria empresa.
“Quando se fala de plano de saúde, a gente tem que primeiro ter em mente que o consumidor, que o paciente quando vai à justiça buscando que o juiz ordene que o plano de saúde custeie algum tratamento é porque isso já foi negado a ele administrativamente, é porque o plano já exerceu algum poder de negativa”, destacou.
O advogado relatou que quando a decisão eliminar obriga o plano de saúde a fazer o custeio, “o juiz já entendeu que há uma atitude ilícita, ilegal e ilegítima da parte do plano, em fazer aquela negativa, normalmente por critério econômico, por disposição contratual, e o juiz entende que aquela cláusula contratual é nula”.
“Quando o plano normalmente descumpre, muitas vezes ele faz uma conta matemática de que ainda se torna mais barato descumprir a decisão judicial do que cumpri-la, o que ele vai pagar de multa – e muitas vezes as multas são arbitradas e valores muito baixos – fica em torno de de R$50 a R$100 por dia, e às vezes a internação na UTI, o procedimento cirúrgico, o tratamento sai para o plano de saúde muito mais caro do que esses R$100. O plano de saúde confia na economia que é descumprir a decisão para não pagar o tratamento”, salientou.
O advogado Saulo Lopes vislumbra algumas medidas que fariam com que o plano de saúde se comprometesse mais com seus segurados no sentido de lhes fornecer o que é de direito: “O que pode ser feito: os juízes precisam pesar mais a mão nas decisões judiciais, precisam se cercar de medidas que façam valer a ordem judicial que ele mesmo deu. Quando ele arbitra multas mais pesadas para o cumprimento, ele faz com que essa atitude de descumprir, essa rebeldia do plano não seja mais tão econômica pra ele. Quando a justiça determinar o bloqueio das contas, ordem de prisão de seus gestores e multas excessivamente pesadas, as ordens serão cumprias com mais celeridade, precisão e eficiência”.
Todos os planos citados na matéria foram procurados, mas apenas a Unimed Ferj enviou nota afirmando que “atua de forma contínua no aprimoramento de seus processos e na qualificação da experiência dos beneficiários. A cooperativa adota medidas permanentes para reduzir demandas administrativas, fortalecer a transparência e aprimorar a qualidade dos serviços prestados. Sobre decisões judiciais, a Unimed Ferj não comenta processos em tramitação”.
O espaço segue aberto para manifestações.
Atualização às 15h21 de 16/10/25
Em nota, o Hapvida explicou:
“A empresa esclarece que os números apresentados sobre as Notificações de Intermediação Preliminar (NIPs) referem-se a dados absolutos e, isoladamente, não refletem a realidade do setor de forma precisa. Por contar com uma das maiores carteiras de beneficiários do país, é natural que figure entre as companhias com maior volume de registros quando considerados apenas os números totais.
O parâmetro mais adequado para avaliar a quantidade de demandas apresentadas pelos respectivos clientes é o Índice Geral de Reclamações (IGR), calculado pela Agência Nacional de Saúde Suplementar (ANS). Esse índice considera a proporção de NIPs para cada 100 mil beneficiários, permitindo uma comparação justa entre empresas de diferentes portes e realidades.
A operadora reforça que investe continuamente na melhoria da experiência do cliente, no fortalecimento dos canais de relacionamento e na resolutividade das demandas apresentadas, apresentando mais 90% de resolutividade das demandas recebidas considerando os anos já avaliados pela ANS. Como resultado, mantém-se em conformidade com os mais altos padrões de qualidade exigidos pela regulação do setor, evidenciando seu compromisso com a segurança, a transparência e a satisfação dos clientes.
A empresa permanece à disposição para quaisquer esclarecimentos e reafirma seu compromisso em oferecer a melhor assistência e atendimento a todos os seus beneficiários”.











